Inloggen met DigiD
U kunt eenvoudig inloggen in MijnOLVG met DigiD. U kunt de MijnOLVG-app downloaden in de App Store of Google Play Store.
Alles wat u eet gaat via uw slokdarm naar de maag, dunne darm en dikke darm. In de darmen verandert het eten in ontlasting. De endeldarm is het laatste deel van de dikke darm. In de endeldarm blijft de ontlasting een tijdje zitten. De anus is ook een deel van de endeldarm. De ontlasting verlaat het lichaam via de anus.

Bij veel mensen met aandoeningen zoals colitis ulcerosa, polyposis coli en de ziekte van Crohn wordt de dikke darm weggehaald. Er is dan vaak een stoma van de dunne darm nodig. Dit wordt ook wel een ileostoma genoemd. De ontlasting stroomt dan via de dunne darm in een opvangzakje op de buik.
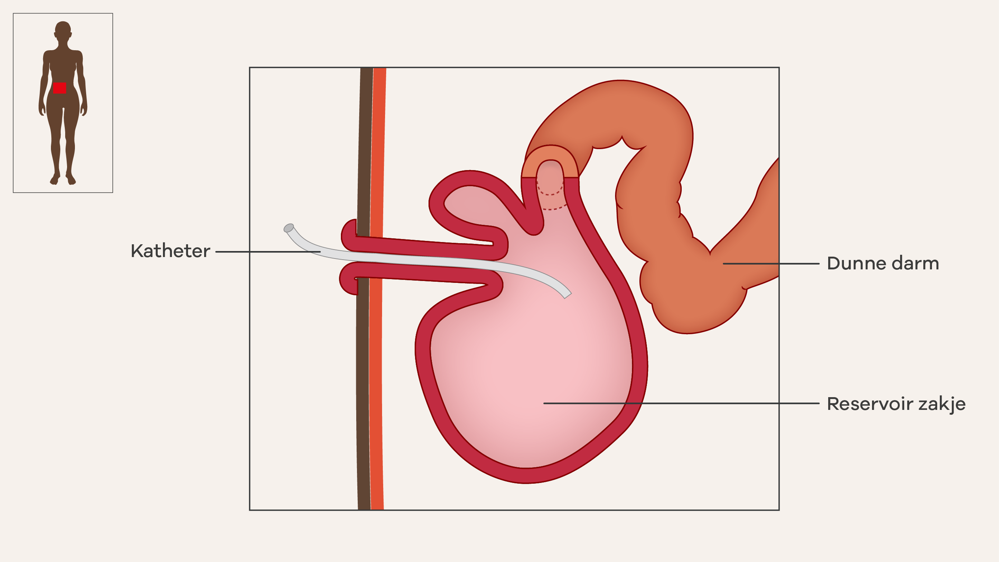
Sommige mensen kunnen een continent ileostoma krijgen. Bij deze stoma heeft u geen zakje op de buik. De arts gebruikt de laatste 45 centimeter van uw dunne darm om een reservoir zakje in uw buik te maken. De vloeibare inhoud van de dunne darm komt in het reservoir. U leegt het reservoir 4 tot 6 keer per dag met een katheter
Een continent ileostoma wordt ook een Kock’s pouch genoemd. Een pouch is de naam van het reservoir.
Wanneer een continent ileostoma mogelijk kan zijn:
| Rookt u? Voor uw herstel is het beter om te stoppen met roken rond de operatie. Als u niet rookt heeft u minder kans op complicaties zoals een ontsteking. Stop als het kan 4 weken voor uw operatie met roken. Rook niet tot minstens 4 weken na de operatie. Kijk voor meer informatie op de webpagina: Roken en een operatie. |
Opleiden zorgverleners in OLVGOLVG biedt kansen aan de zorgverleners van de toekomst. Nieuwe zorgverleners zijn hard nodig. Uitstel van uw operatie of behandelingHeel soms gebeurt het dat uw operatie of uw behandeling niet kan doorgaan. |
De darmen maken elke dag ongeveer 1 liter ontlasting. Het reservoir kan 300 tot 500 milliliter ontlasting opslaan. Als het reservoir te vol is, krijgt u pijn en is het moeilijker het reservoir te legen. Daarom leegt u het reservoir 4 tot 6 keer per dag. De consulent stomazorg leert u hoe u het reservoir moet legen.
Na 4 tot 6 weken komt u naar het ziekenhuis om de katheter te verwijderen.
Iedere operatie heeft risico’s. Bij een operatie aan de dikke darm of endeldarm bestaat een kleine kans op een ontsteking, lekkage of het LAR-syndroom.
Bel meteen de polikliniek Chirurgie als u 1 of meer van deze klachten heeft:
Heeft u na het lezen van deze informatie nog vragen? Stel uw vraag aan de polikliniek via MijnOLVG. Op werkdagen kunt u ook bellen.
Polikliniek Chirurgie, locatie Oost, P3
020 510 88 80 (op werkdagen van 08.15 tot 16.15 uur)
chirurgie@olvg.nl
Polikliniek Chirurgie, locatie West, route 6
020 510 88 80 (op werkdagen van 08.15 tot 16.15 uur)
U kunt tijdens het spreekuur stomazorg ook bellen met de consulent stomazorg.
Stomazorg, locatie Oost
020 599 34 00 (op werkdagen van 09.00 tot 10.30 uur)
stomazorg@olvg.nl
Stomazorg, locatie West
020 510 86 20 (dinsdag van 09.00 tot 10.30 uur)
020 510 89 11 (dinsdag van 09.00 tot 10.30 uur)
stomazorg@olvg.nl
Als de polikliniek Chirurgie niet bereikbaar is, belt u met klachten die echt niet kunnen wachten naar de Verpleegafdeling Chirurgie.
Verpleegafdeling Chirurgie B5, locatie Oost
020 599 25 03 (bij spoed dag en nacht bereikbaar)
Is de situatie levensbedreigend, bel dan 112.