Inloggen met DigiD
Download de MijnOLVG-app in de App Store of Google Play Store of ga naar www.mijnolvg.nl. Log daarna eenvoudig in met uw DigiD.

Bij nierkanker heeft u een tumor in 1 van de nieren. In Nederland krijgen elk jaar ongeveer 1.700 mensen nierkanker. Mannen hebben iets vaker nierkanker dan vrouwen.
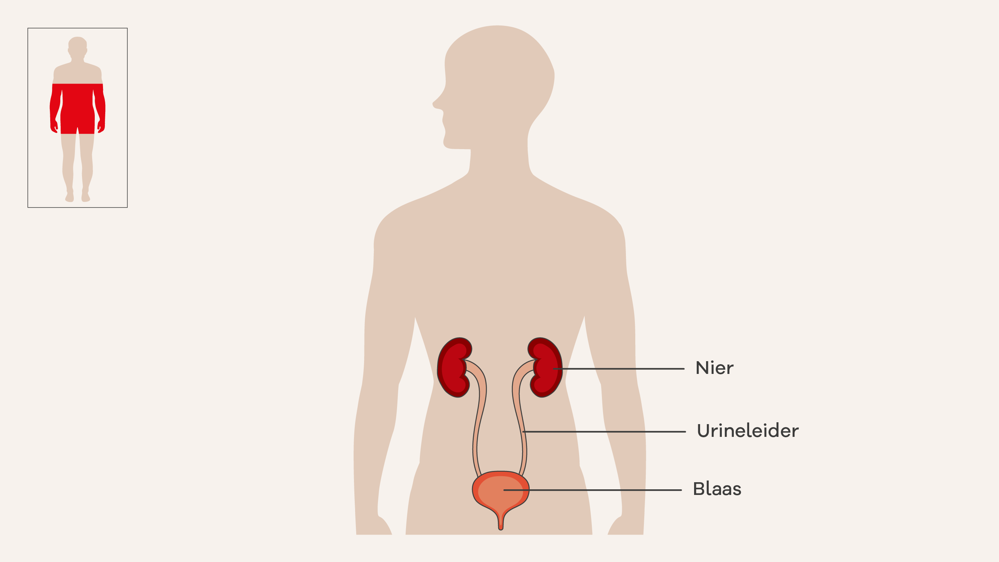
Het lichaam maakt allerlei afvalstoffen. Via het bloed komen de afvalstoffen in de nieren. De nieren zorgen ervoor dat de afvalstoffen via urine het lichaam verlaten.
De nieren liggen aan de achterkant van de buik, tegen de rug aan.
Uw lichaam maakt steeds nieuwe cellen aan. Soms gaat er bij het maken van nieuwe cellen iets mis. Er kan dan een kwaadaardige afwijking ontstaan: een kwaadaardige tumor.
Een tumor in de nier geeft in het begin bijna nooit klachten. Daardoor is het vaak moeilijk om de ziekte in een vroeg stadium vast te stellen. Vaak wordt een gezwel in de nier bij toeval ontdekt, bijvoorbeeld bij een ander onderzoek.
Klachten bij nierkanker kunnen bijvoorbeeld zijn:
Soms zitten er ook kankercellen op andere plekken in uw lichaam. Dit heten uitzaaiingen. Uitzaaiingen van nierkanker komen vooral voor in de lymfeklieren die dicht bij de nieren in de buik liggen, en in de longen. Uitzaaiingen kunnen ook zitten in de botten, de lever en soms in de hersenen.
Het zorgpad nierkanker bestaat uit verschillende stappen. U volgt deze stappen als u onderzoek naar nierkanker en behandeling voor nierkanker krijgt. Tijdens het zorgpad nierkanker krijgt u te maken met artsen en verpleegkundigen van verschillende specialismen. Deze artsen en verpleegkundigen werken samen en overleggen met elkaar wat voor u de beste behandeling is. Uw arts bespreekt het advies voor uw behandeling met u. U beslist samen met de arts welke behandeling u wilt.
Als u een verandering in uw gezondheid merkt bij uzelf, is het belangrijk om naar de huisarts te gaan. Als het nodig is, kan de huisarts u doorverwijzen naar in OLVG.
Het kan helpen om voor uw afspraak bij de polikliniek uw vragen op te schrijven.
Wij adviseren u iemand mee te nemen: 2 horen meer dan 1.
U kunt het gesprek opnemen om later nog eens af te luisteren. Overleg dit eerst met uw zorgverlener.
Meer tips over het voorbereiden van uw afspraak staan bij elkaar op de webpagina Zo bent u goed voorbereid op uw afspraak.
ma t/m vrij 8.15 - 16.15 uur
ma t/m vrij 8.15 - 16.15 uur
U krijgt 1 of meer onderzoeken om vast te stellen of u nierkanker heeft.
Als de uitslagen van de onderzoeken bekend zijn, bespreekt een team zorgverleners de uitslagen van de onderzoeken. Het team overlegt over de beste behandeling in uw situatie. De arts bespreekt het advies voor uw behandeling met u. U beslist samen met de arts welke behandeling u wilt.
In het team zitten artsen, verpleegkundig specialisten, verpleegkundigen, pathologen en radiologen. Dit heet een multidisciplinair team. Allemaal weten ze veel van kanker. De artsen van OLVG werken samen met artsen van Amsterdam UMC.
Het overleg van artsen en verpleegkundigen heet een multidisciplinair overleg of MDO.
Om kanker te kunnen bestrijden is het van belang er alles over te weten. Artsen en onderzoekers hebben daarom zoveel mogelijk gegevens nodig over patiënten met kanker. Het Integraal Kankercentrum Nederland verzamelt de gegevens van alle patiënten met kanker in Nederland.
U kunt hier meer over lezen in de folder van het Integraal Kankercentrum Nederland.
Er zijn verschillende behandelingen voor nierkanker. Soms krijgt u een combinatie van behandelingen. Soms is een behandeling niet nodig. De soorten behandeling zijn:
De operaties die het meest worden gedaan bij nierkanker zijn:
Als u niet meer kunt genezen, kunt u kiezen voor een palliatieve behandeling. De palliatieve behandeling is bedoeld om de kwaliteit van uw leven zo goed mogelijk te laten zijn. De behandeling kan gedaan worden om minder of geen klachten te hebben. Uw wensen en de wensen van uw naasten staan centraal.
Uw arts vertelt u wat er voor u mogelijk is. Samen beslist u over uw behandeling.
Uw huisarts kan u ook ondersteunen bij het besluit over uw behandeling. Uw arts in OLVG laat uw huisarts weten welke behandelingen u kunt krijgen. Met uw huisarts kunt u bijvoorbeeld de volgende onderwerpen bespreken:
Kanker en de behandeling van kanker kan veel invloed hebben op uw dagelijks leven. U kunt moe zijn, psychische klachten krijgen of uw uiterlijk verandert. Misschien heeft u vragen over bewegen of sporten of over gezond en lekker eten. Ook kan kanker invloed hebben op uw relatie en op uw gezin.
Er zijn vele organisaties en websites die informatie en hulp bieden tijdens en na uw behandeling van kanker. U kunt in OLVG hulp krijgen, maar er zijn ook plekken buiten OLVG waar u hulp en informatie kunt krijgen. U kunt de mogelijkheden met uw zorgverlener bespreken.
In samenwerking met Stichting Ook ontwikkelde OLVG een magazine voor oncologie patiënten en hun naasten. In het magazine staat een deel van het aanbod van ondersteunende zorg die we binnen OLVG geven. Ook staat in het magazine wat onze partners van buiten het ziekenhuis bieden om patiënten te ondersteunen tijdens en na de behandeling. Verder staan er ervaringen in van patiënten die te maken krijgen met kanker.

Na een behandeling voor nierkanker blijft u altijd minimaal 5 jaar onder controle. Bij elke controle krijgt u bloedonderzoek. Ook krijgt u een echografie of een CT-scan. Soms krijgt u beide onderzoeken. In het begin heeft u meestal elke half jaar controle. De uroloog bespreekt de uitslagen van deze onderzoeken met u.
U kunt elke keer zelf een afspraak maken bij de afdeling Bloedafname.
U kunt na uw behandeling nog klachten hebben. U kunt bijvoorbeeld moe zijn, of last hebben klachten als somberheid of angst.
Tijdens de nacontrole kunt u deze klachten bespreken met uw arts. Uw arts, oncologieverpleegkundige of casemanager kan u advies en tips geven hoe u het beste met de klachten om kunt gaan. Als het nodig is kan uw arts u doorverwijzen naar een andere zorgverlener zoals een fysiotherapeut of een psycholoog.
Als u zich zorgen maakt omdat u klachten heeft tussen de controles in, kunt u altijd contact opnemen met de polikliniek Urologie.
Het komt vaak voor dat iemand die kanker heeft gehad, na de behandeling bang is dat de ziekte terugkomt. De controles kunnen spannend zijn. U kunt uw zorgen met uw arts of verpleegkundige bespreken.