Inloggen met DigiD
Download de MijnOLVG-app in de App Store of Google Play Store of ga naar www.mijnolvg.nl. Log daarna eenvoudig in met uw DigiD.
 Onderstaande informatie is afkomstig van Thuisarts.nl
Onderstaande informatie is afkomstig van Thuisarts.nl
Sommige vrouwen hebben vaak pijn bij de ingang van uw vagina (de vulva). Bijvoorbeeld bij de schaamlippen en/of clitoris. Heel soms is de huid ook rood.
Bij de meeste vrouwen is de pijn er alleen als er iets in de vagina gaat. Bijvoorbeeld bij vrijen. Een tampon indoen kan ook pijn geven.
Bij sommige vrouwen is de pijn er (bijna) de hele dag. Dit komt meestal voor bij vrouwen in of na de overgang. De pijn is er bijvoorbeeld ook bij zitten. Er kan ook een kloppend gevoel zijn bij de ingang van de vagina.
(Nog) niet opgewonden genoeg
Vrouwen die pijn hebben bij de ingang van de vagina, hebben vaak ook pijn bij vrijen. Vaak komt pijn bij vrijen als u (nog) niet opgewonden genoeg bent. Uw vagina is dan niet vochtig genoeg en uw schaamlippen zijn nog niet dikker geworden. De spieren in uw bekkenbodem kunnen ook gespannen zijn.
Moeilijk opgewonden worden kan bijvoorbeeld komen:
Angst voor pijn
Problemen van de bekkenbodem
Bij veel vrouwen zijn de spieren van de bekkenbodem te snel gespannen.
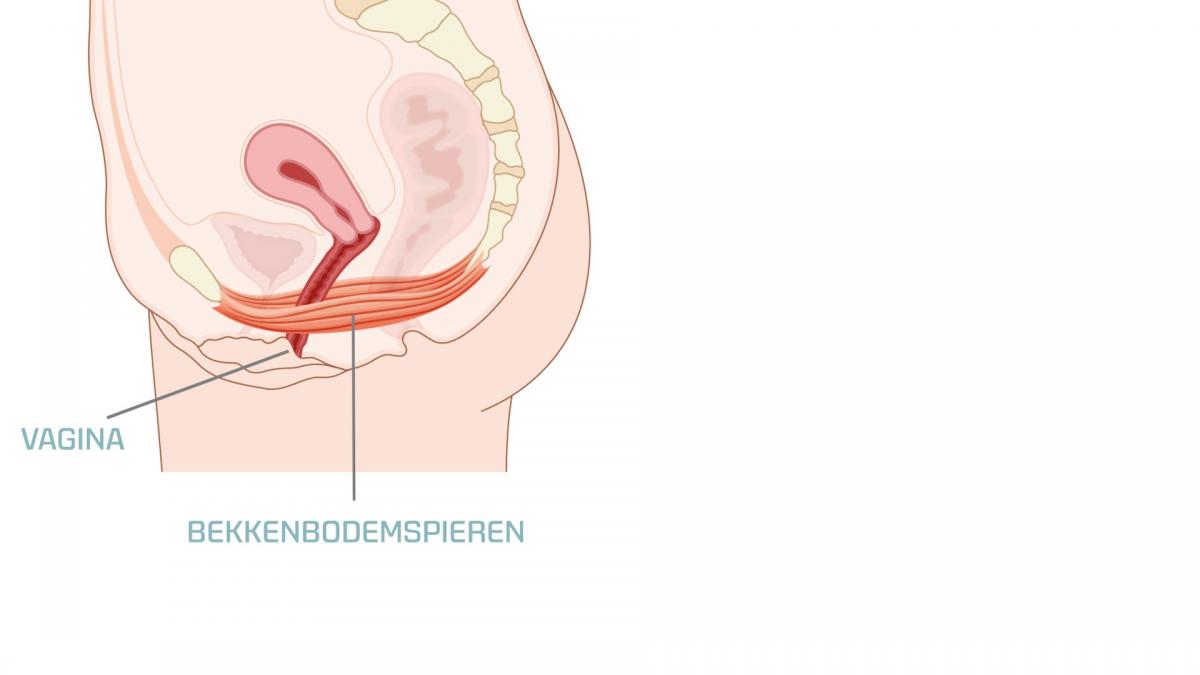 Dit kan bijvoorbeeld komen:
Dit kan bijvoorbeeld komen:
Problemen van de bekkenbodem kunnen ook komen:
Het is niet altijd duidelijk waardoor problemen van de bekkenbodem komen.
Een huidprobleem of ontsteking
Soms geeft een huidprobleem of ontsteking pijn bij het vrijen:
De overgang
In en na de overgang kunt u net zo opgewonden worden als daarvoor. Ook uw vagina kan net zo vochtig worden. Het duurt vaak wel langer.
Uw lichaam maakt wel minder vrouwelijk hormoon (oestrogeen). De binnenkant van uw vagina wordt in de overgang dunner en minder soepel. Dit kan zorgen voor droogheid, irritatie en jeuk.
Als u langer de tijd neemt om vochtig te worden, dan blijft vrijen goed mogelijk.
Geen oorzaak of meer oorzaken tegelijk
Er is niet altijd een duidelijke oorzaak te vinden voor de pijn. Er kunnen ook meer oorzaken tegelijk zijn. Of de ene oorzaak zorgt voor een andere. Bijvoorbeeld als u pijn had bij een schimmel. U kunt dan bang worden voor de pijn. De angst voor pijn kan uw zin in vrijen remmen. U wordt moeilijker opgewonden. Als u vrijt terwijl u niet opgewonden genoeg bent, heeft u weer meer pijn.
Ingang van uw vagina wassen
Kleding en ondergoed
Eten, drinken en naar de wc gaan
Bij ongesteld zijn
Sporten en bewegen
U kunt het beste een tijd vrijen zonder pijn.
Dat betekent vaak: vrijen zonder dat de penis of vingers in uw vagina komen. Probeer samen met uw partner andere manieren van vrijen. Zoals strelen, masseren, zoenen en likken.
Kijk ook eens bij:
Alles mag, als het maar geen pijn doet en u het samen fijn vindt. Door te praten, te luisteren en te oefenen gaat u elkaar weer beter vertrouwen en begrijpen. Het plezier in vrijen kan zo weer helemaal terug komen.
Het kan zijn dat u meer moeite moet doen om opgewonden te worden. Maak daar tijd voor. Het helpt vaak als u kunt ontspannen.
Sommige vrouwen vinden het fijn om een tijd maandverband te gebruiken in plaats van tampons.
Smeer ook een verzachtende en beschermende crème of zalf. Zoals vaseline-paraffine zalf. Smeer de zalf op de ingang van uw vagina, ook aan de binnenkant van de schaamlippen. Gebruik de zalf minimaal 2 keer per dag. Het mag ook vaker, bijvoorbeeld elke keer nadat u naar de wc bent gegaan.
Gaat u zwemmen? Water droogt de huid uit. Smeer de zalf daarom ook voor en na het zwemmen.
Als uw huid geen wondjes heeft, is de pijn niet gevaarlijk. Er is niets mis met uw lichaam. Daar hoeft u zich dus geen zorgen over te maken.
Lees hier meer over als u wel wondjes heeft bij de ingang van uw vagina .
Als u zich somber, bang of boos voelt over de pijn, kan dit de pijn erger maken. Praat over uw pijn met uw partner of misschien een goede vriend(in). Dat maakt spanning en angst vaak minder. Ook is het goed om er eens met uw huisarts over te praten.
De huisarts kan uw vagina en bekkenbodem onderzoeken. Is uw huisarts een man en wilt u liever dat een vrouw u onderzoekt? Vraag als u de afspraak maakt of dat kan.
Uw huisarts vertelt eerst wat hij of zij wel en niet gaat doen. Tijdens het onderzoek kunt u meekijken met een spiegel als u dat wilt. U kunt het zeggen als u wilt stoppen met het onderzoek.
De huisarts bekijkt uw vagina en bekkenbodem van de buitenkant. Het is niet nodig om een spreider in uw vagina te doen.
Hij of zij vraagt u om aan te wijzen waar u pijn heeft. Als u dit moeilijk vindt, dan kan de huisarts de huid op verschillende plekken aanraken met een wattenstaafje. U kunt dan zeggen wanneer het pijn doet.
De huisarts vraagt u ook of hij of zij een vinger in uw vagina mag houden. U kunt het zeggen als u dit niet wilt of durft.
Als u dit wel goed vindt, dan schuift de huisarts voorzichtig een vinger in uw vagina. Hij of zij vraagt u of uw bekkenbodemspieren kunt aanspannen en ontspannen. Zo kan hij of zij de spanning op deze spieren onderzoeken.
Soms neemt de huisarts wat slijm van uw vagina. Er wordt dan onderzocht of u misschien een schimmel of een soa heeft.
Heeft u eczeem, een schimmel, huidziekte, blaasontsteking of soa? Dan krijgt u daar een middel voor. Bijvoorbeeld een crème tegen schimmel of een hormoonzalf.
U kunt altijd een verzachtende en beschermende zalf of crème smeren. Gebruik de zalf minimaal 2 keer per dag. Het mag ook vaker, bijvoorbeeld elke keer nadat u naar de wc bent gegaan.
Heeft u al langer dan 3 maanden pijn? En is er geen oorzaak gevonden? Of helpen de adviezen en middelen niet? Artsen noemen uw klachten dan meestal vulvodynie. U kunt dan nadenken over een behandeling.
We hebben deze pagina gemaakt met:
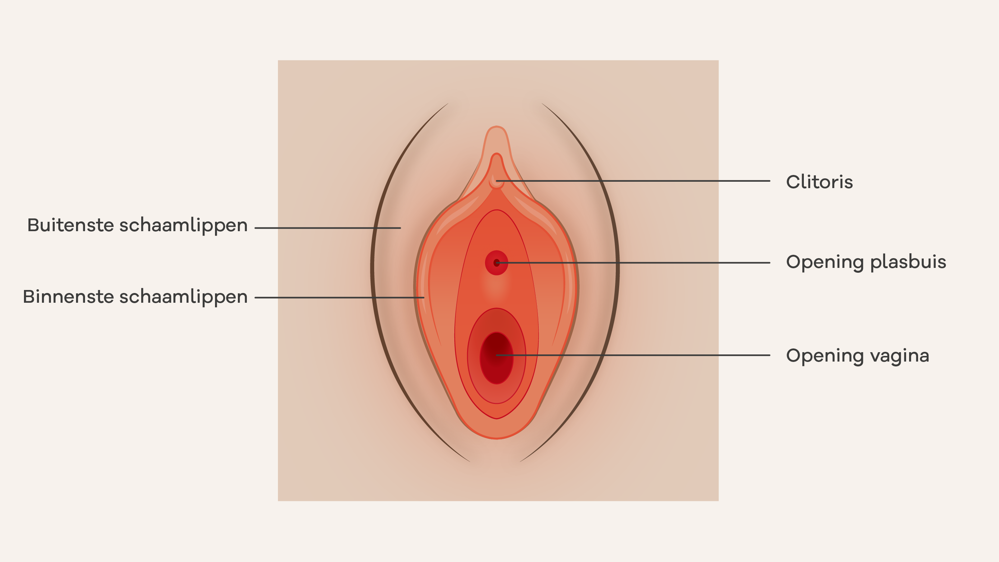
U kunt verschillende aandoeningen van de vulva hebben. Vaak kan de arts uw aandoening goed behandelen. Heel soms zijn aandoeningen moeilijk te genezen.
Als u jeuk of een rode huid heeft bij de vulva, kunt u een allergie hebben. U kunt allergisch zijn voor verschillende dingen, zoals wc-papier, ondergoed of maandverband. Met een crème verdwijnen uw klachten vaak. Ook kunt u een coldpack gebruiken als u veel last heeft van jeuk.
Een infectie van de vagina kan door een schimmel komen.
Als u een schimmelinfectie van de vulva heeft, dan is de huid vaak rood en heeft u veel jeuk. Vaak is de afscheiding wit en korrelig. Soms heeft u ook een brandend gevoel bij het plassen.
U heeft meer kans op een schimmelinfectie als u suikerziekte heeft, antibiotica gebruikt of zwanger bent.
Als u een schimmelinfectie heeft, krijgt u tabletten of een crème.
U kunt uw partner ook besmetten met een schimmelinfectie. Als uw partner ook klachten heeft, kunt uw partner een behandeling krijgen. Uw partner gaat hiervoor zelf naar de arts.
Een infectie komt vaak door seks zonder condoom. Dit zijn seksueel overdraagbare aandoeningen. De afkorting is soa.
Er zijn veel verschillende soa’s. U leest hier meer over op de webpagina: soa’s en eileiderontsteking.
Vulvodynie is een aandoening waarbij u pijn heeft aan een deel van uw vulva. Pijn aan de hele vulva kan ook. Waarom u pijn heeft, is niet duidelijk. U heeft niet altijd pijn. De pijn gaat niet over. Soms kunnen medicijnen helpen om minder last van de pijn te hebben.
Na de overgang wordt de huid van de vulva dunner. Ook kunt u sneller ontstekingen van de vulva krijgen. U kunt ook een ontsteking van de vagina hebben.
Als u een ontsteking van de vulva heeft, heeft u vaak een brandend gevoel en jeuk.
Bij een ontsteking van de vulva krijgt u vaak tabletten of een crème.
Het vulvair vestibulitissyndroom is een ziekte waarbij u veel pijn aan de vulva heeft. Ook heeft u vaak rode plekken rond uw vulva.
U kunt vulvair vestibulitissyndroom krijgen als u bijvoorbeeld een lang tijd een infectie van de vagina heeft gehad. Soms is er geen duidelijke oorzaak voor de pijn aan de vulva.
Er is vaak geen goede behandeling voor vulvair vestibulitissyndroom. Soms krijgt u een crème.
Lichen planus is een ontsteking van de slijmvliezen. U kunt klachten krijgen op de plekken waar uw slijmvlies ontstoken is, zoals uw mond, op uw huid of bij de vulva en vagina. U leest hier meer over op de webpagina: Lichen planus.
Bij lichen sclerosus krijgt u plekjes op uw vulva. U kunt pijn en jeuk krijgen. Soms is het niet meer mogelijk om seks te hebben.
Er bestaat geen behandeling waardoor lichen sclerosus weggaat. Als u lichen sclerosus heeft, is het belangrijk om de vulva elke dag in te smeren. U krijgt twee verschillende zalven. Uw dokter vertelt u wanneer u welke zalf moet gebruiken. Door deze zalven krijgt u minder last van jeuk. Ook heeft u door deze zalven minder kans op kanker van de vulva.
Heel soms ontstaat er toch kanker bij lichen sclerosus. Het is daarom belangrijk dat u goed oplet of er veranderingen zijn bij de vulva.
Bij lichen simplex heeft u jeuk aan de vulva. De jeuk gaat niet over. U kunt lichen simplex krijgen als u krabt aan de huid bij de vulva. Ook als u de vulva veel wast kunt u klachten krijgen. U kunt ook op andere plekken klachten krijgen, bijvoorbeeld op uw benen.
Vaak krijgt u bij lichen simplex een crème. De klachten verdwijnen na een paar maanden vanzelf.
U kunt opnieuw klachten krijgen als u weer krabt of als u stress heeft.
VIN is een afwijking van de huid rond de vulva. Er groeit dan extra huid rond de vulva. U kunt hier jeuk of pijn bij krijgen.
In het ergste geval kan VIN veranderen in vulvakanker. Als u VIN heeft, kan de arts wat huis verwijderen met een laser of operatie.
Bij de ziekte van Paget heeft u rood-witte vlekken op de vulva. Soms heeft u ook vlekken op de huid tussen de vagina en de anus, en rond de anus. U kunt last hebben van jeuk en een brandend gevoel.
De oorzaak van de ziekte van Paget is niet bekend.
In het ergste geval kan de ziekte van Paget veranderen in vulvakanker. Als u de ziekte van Paget heeft, kan de arts de vlekken verwijderen met een operatie.
De huid van de vulva is erg gevoelig en u kunt snel klachten krijgen. Zorg daarom dat u uw vulva goed verzorgt:
Let goed op veranderingen van de vulva. U kunt uzelf onderzoeken. Als u een verandering van de vulva ziet, neem dan contact op met uw arts.
Om te weten welke aandoening van de vulva u heeft, krijgt u 1 of meer van de volgende onderzoeken:
Heeft u na het lezen van deze informatie nog vragen? Stel uw vraag aan de afdeling via MijnOLVG. Op werkdagen kunt u ook bellen.
Polikliniek Gynaecologie, locatie Oost, P1
020 599 34 80 (op werkdagen van 08.15 tot 16.15 uur)
Polikliniek Gynaecologie, locatie West, route 22
020 510 88 88 (op werkdagen van 08.15 tot 16.15 uur)
Een deel van de informatie op deze pagina komt van Thuisarts.nl. Thuisarts.nl wordt gemaakt door het Nederlands Huisartsen Genootschap. De Federatie Medisch Specialisten, Patiëntenfederatie Nederland en Akwa GGZ werken mee aan Thuisarts.nl.